Archives de l’auteur : g.rouquairol
Navigation des articles
Guide du parcours de soins – Patients présentant une suspicion de borréliose de Lyme
Guide du parcours de soins – Patients présentant une suspicion de borréliose de Lyme – HAS mars 2022
Prise en charge en soins primaires
Prise en charge en centre de compétences des MVT (CC MVT)
Prise en charge en centre de références des MVT (CR MVT)
mars 2022
mars 2022
dispositif VIH Test : sérologie VIH sans ordonnance
Depuis le 1er janvier 2022, le dispositif VIH Test est effectif sur tout le territoire national. Ainsi, toute personne peut désormais demander un dépistage du VIH en laboratoire sans prescription et sans avance de frais.
Sauf personnes non éligibles: les patients majeurs sans droit ouvert, les souhaits d anonymat, les patients mineurs.
Ils peuvent s’orienter vers un Centre Gratuit d’information, de Dépistage et de Diagnostic (CeGIDD) (acte gratuit et anonyme) (voir sur https://www.sida-info-service.org/annuaire ou 0 800 840 800)
Sauf personnes non éligibles: les patients majeurs sans droit ouvert, les souhaits d anonymat, les patients mineurs.
Ils peuvent s’orienter vers un Centre Gratuit d’information, de Dépistage et de Diagnostic (CeGIDD) (acte gratuit et anonyme) (voir sur https://www.sida-info-service.org/annuaire ou 0 800 840 800)
Ouvertures des laboratoires de biologie médicale dans la région le week-end de Paques
concernant les demandes de PCR pour des bilans pre-opératoire ou pour des départs en avion le mardi, vous trouverez dans le lien suivant les sites de LBM ouverts le dimanche et lundi de Paques:
URPS Biologistes Occitanie – Actualités COVID-19 (urps-biologistes-occitanie.fr)
URPS Biologistes Occitanie – Actualités COVID-19 (urps-biologistes-occitanie.fr)
VILLEFRANCHE DE ROUERGUE – RENDEZ-VOUS
A COMPTER DU 10/01/2022
TOUS LES PRELEVEMENTS (Y COMPRIS LES COVID) SERONT EXCLUSIVEMENT SUR RDV SUR LE SITE www.doctolib.fr
TOUS LES PRELEVEMENTS (Y COMPRIS LES COVID) SERONT EXCLUSIVEMENT SUR RDV SUR LE SITE www.doctolib.fr
Tests de dépistage RT-PCR COVID-19 (nasopharyngés et salivaires)
A partir du 15 octobre 2021, les tests de dépistage RT-PCR COVID-19 (nasopharyngés et salivaires) ne seront plus systématiquement pris en charge par l’assurance maladie sauf exceptions.
Les exceptions sont : les mineurs, les personnes munies d’une prescription médicale de moins de 48 heures (sauf opération programmé : date d’intervention à mentionner sur l’ordonnace), les personnes vaccinées si symptomatique, les élèves du secondaire de plus de 18 ans, les personnes contacts identifiées par la CPAM.
Ces tests seront facturés 43,90 € si le prélèvement est réalisé au laboratoire ou 34,30 € si le prélèvement est réalisé en dehors du laboratoire.
Les cas de prise en charge par l’assurance maladie sont détaillés dans le tableau ci-dessous ainsi que les pièces justificatives à fournir.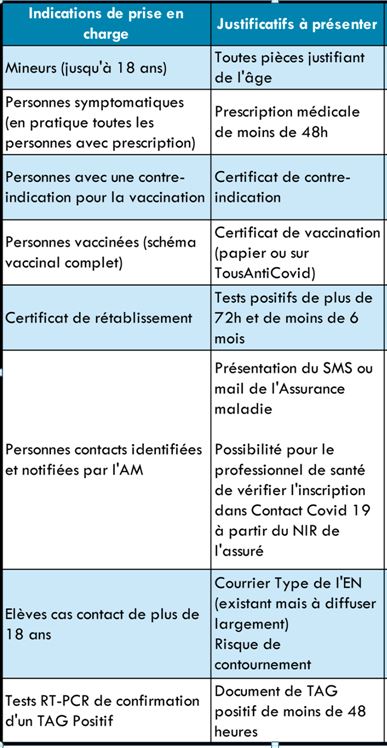
octobre 2021
Les exceptions sont : les mineurs, les personnes munies d’une prescription médicale de moins de 48 heures (sauf opération programmé : date d’intervention à mentionner sur l’ordonnace), les personnes vaccinées si symptomatique, les élèves du secondaire de plus de 18 ans, les personnes contacts identifiées par la CPAM.
Ces tests seront facturés 43,90 € si le prélèvement est réalisé au laboratoire ou 34,30 € si le prélèvement est réalisé en dehors du laboratoire.
Les cas de prise en charge par l’assurance maladie sont détaillés dans le tableau ci-dessous ainsi que les pièces justificatives à fournir.

octobre 2021
Carte de groupe
Les cartes de groupe sanguin ne sont plus éditées systématiquement et ne le seront que sur demande expresse du patient lors de la remise de résultats au laboratoire
PASS SANITAIRE
FAQ PASS SANITAIRE
https://www.gouvernement.fr/pass-sanitaire-toutes-les-reponses-a-vos-questions
https://www.gouvernement.fr/info-coronavirus/questions-reponses
Pour toute question contact@tousanticovid.gouv.fr ou le 0 800 087 148
juillet 2021
https://www.gouvernement.fr/pass-sanitaire-toutes-les-reponses-a-vos-questions
https://www.gouvernement.fr/info-coronavirus/questions-reponses
Pour toute question contact@tousanticovid.gouv.fr ou le 0 800 087 148
juillet 2021
BOURRAN – NOUVEAUX HORAIRES
NOUVEAUX HORAIRES A COMPTER du 27/09/2021
Site de BOURRAN
OUVERTURE du LABORATOIRE
Du LUNDI au VENDREDI de 7h30 à 12h30 et de 13h30 à 16h00
Le SAMEDI de 7h30 à 12h
Les calculs urinaires : éviter la récidive
Le calcul urinaire (lithiase) est une pathologie fréquente qui touche, selon les études, 4 à 20% de la population. La lithiase urinaire récidive dans 60% des cas et elle est multirécidivante chez 5 à 6% des patients, avec un risque d’évolution vers l’insuffisance rénale.
Son caractère récidivant et les complications que peuvent engendrer un calcul urinaire rendent nécessaire sa prévention et son traitement.
Les facteurs favorisants
-Facteurs alimentaires
Les risques sont accrus en fonction :
-des apports alimentaires : produits laitiers, protéines animales, sel, aliments riches en oxalate (chocolat, fruits secs, épinards, oseille, rhubarbe, thé), purines (abats, charcuterie,…), sucres rapides (fructose) ;
-de la diminution de la consommation de fibres alimentaires ;
-de l’excrétion urinaire insuffisante par insuffisance des apports de liquide.
-Facteurs familiaux
On retrouve une histoire familiale dans près de 40 % des cas
-Infections urinaires
Certains germes, comme Proteus et Klebsiella, favorisent les calculs phospho-ammoniaco-magnésiens.
-Anomalies du pH
Le pH normal des urines est de 5,8.
Un pH acide favorise la formation des calculs d’acide urique, de cystine et d’oxalate de calcium.
Un pH alcalin favorise la lithiase infectieuse et phospho-calcique.
Anomalies anatomiques
Certaines anomalies anatomiques des reins ou de la voie excrétrice empêchent l’écoulement normal des urines et donc favorise la formation des calculs.
Calculs médicamenteux
Les calculs médicamenteux sont peu fréquents puisqu’ils ne sont présents que dans 1 % des cas, mais on pense que leur fréquence est sous-estimée.
Maladies génétiques
Cystinose…
-Connaître la composition d’un calcul est essentiel : cela influence non seulement le traitement du calcul mais également le risque de récidive et la prise en charge à long terme.
Il est donc indispensable de recueillir les cristaux urinaires et des les faire analyser
Lors de la crise, on peut tamiser ces urines (à travers un filtre à café) ou recueillir le calcul dans une compresse.
Celui-ci sera alors déposé dans un flacon sans poudre et transmis au laboratoire (idéalement préalablement lavé et séché à température ambiante).
-Réaliser un bilan sanguin et urinaire de première intention
Ce bilan est actuellement systématiquement prescrit dès le premier épisode.
Il comprend :
-un bilan sanguin : créatininémie, calcémie, glycémie à jeun, uricémie ;
-un bilan sur urines de 24 h : créatinine, volume total (diurèse de 24h), calcium, sodium, urée, urates, citrates;
-un bilan sur urines du matin (à jeun) : pH, densité, cytologie, cristallurie.
Les conditions de recueil des urines vous seront précisées au laboratoire.
Il est important de ne pas modifier ses habitudes alimentaires pour la réalisation de ce bilan.
Il doit être réalisé à plus d’un mois d’un épisode aigu ou d’un geste urologique.
En conclusion :
mars 2020
Les facteurs favorisants
-Facteurs alimentaires
Les risques sont accrus en fonction :
-des apports alimentaires : produits laitiers, protéines animales, sel, aliments riches en oxalate (chocolat, fruits secs, épinards, oseille, rhubarbe, thé), purines (abats, charcuterie,…), sucres rapides (fructose) ;
-de la diminution de la consommation de fibres alimentaires ;
-de l’excrétion urinaire insuffisante par insuffisance des apports de liquide.
-Facteurs familiaux
On retrouve une histoire familiale dans près de 40 % des cas
-Infections urinaires
Certains germes, comme Proteus et Klebsiella, favorisent les calculs phospho-ammoniaco-magnésiens.
-Anomalies du pH
Le pH normal des urines est de 5,8.
Un pH acide favorise la formation des calculs d’acide urique, de cystine et d’oxalate de calcium.
Un pH alcalin favorise la lithiase infectieuse et phospho-calcique.
Anomalies anatomiques
Certaines anomalies anatomiques des reins ou de la voie excrétrice empêchent l’écoulement normal des urines et donc favorise la formation des calculs.
Calculs médicamenteux
Les calculs médicamenteux sont peu fréquents puisqu’ils ne sont présents que dans 1 % des cas, mais on pense que leur fréquence est sous-estimée.
Maladies génétiques
Cystinose…

Quel bilan pour éviter la récidive ?
-Connaître la composition d’un calcul est essentiel : cela influence non seulement le traitement du calcul mais également le risque de récidive et la prise en charge à long terme.
Il est donc indispensable de recueillir les cristaux urinaires et des les faire analyser
Lors de la crise, on peut tamiser ces urines (à travers un filtre à café) ou recueillir le calcul dans une compresse.
Celui-ci sera alors déposé dans un flacon sans poudre et transmis au laboratoire (idéalement préalablement lavé et séché à température ambiante).
-Réaliser un bilan sanguin et urinaire de première intention
Ce bilan est actuellement systématiquement prescrit dès le premier épisode.
Il comprend :
-un bilan sanguin : créatininémie, calcémie, glycémie à jeun, uricémie ;
-un bilan sur urines de 24 h : créatinine, volume total (diurèse de 24h), calcium, sodium, urée, urates, citrates;
-un bilan sur urines du matin (à jeun) : pH, densité, cytologie, cristallurie.
Les conditions de recueil des urines vous seront précisées au laboratoire.
Il est important de ne pas modifier ses habitudes alimentaires pour la réalisation de ce bilan.
Il doit être réalisé à plus d’un mois d’un épisode aigu ou d’un geste urologique.
En conclusion :
- La lithiase urinaire est une pathologie fréquente et récidivante, pouvant évoluer de longues années à bas bruit ou bien nécessiter un traitement en urgence et engager le pronostic vital.
- Le bilan au long cours de la lithiase urinaire repose sur un bilan sanguin et urinaire exhaustif et sur l’analyse du (des) calcul(s). Cela est essentiel pour le traitement mais également le risque de récidive et la prise en charge à long terme.
- Les règles hygiéno-diététiques, et principalement une diurèse de plus de 2 L/j, sont essentielles afin d’éviter la récidive lithiasique.
- La lithiase urinaire est une pathologie nécessitant une surveillance régulière et à vie.
mars 2020
La goutte et les analyses médicales
Ce qu’il est important de savoir :
Régime alimentaire
Différence entre la crise de la goute (accès aigu) et l’hyperuricémie
Traitement de la crise :
Traitement de l’hyperuricémie :
Suivi biologique de la maladie
source : http://www.rhumatologie.asso.fr/05-bibliotheque/publications/pub-74-160-167.asp
octobre 2019

Régime alimentaire
- Importance du régime et surtout de la réduction de consommation d’alcool, qui parfois peut permettre de traiter efficacement un malade apparemment « rebelle » à l’allopurinol…
- Arrêt définitif de la bière (même sans alcool)
Différence entre la crise de la goute (accès aigu) et l’hyperuricémie
- Différence entre accès aigu et hyperuricémie (taux d’acide urique dans le sang) qui ne sont pas liés
- Distinguo entre traitement de l’accès et traitement de la maladie métabolique
Traitement de la crise :
- Bon usage de la colchicine efficace lorsqu’elle est débutée le plus près possible du début de la crise
- Intérêt du glaçage articulaire
Traitement de l’hyperuricémie :
- Possibilité de crises en début de traitement par allopurinol : cela n’est pas un signe d’échec mais le signe de la bonne mobilisation des stocks d’urate
- Importance de la prévention des accès sous allopurinol — qui peuvent durer plusieurs mois, voire un an — grâce à la prescription systématique (et à la prise…) de colchicine (1 mg/j éventuellement en deux prises)
- Risque d’accès goutteux en cas d’arrêt de l’allopurinol
Suivi biologique de la maladie
- Utiliser le dosage de l’uricémie comme guide du traitement (au même titre que le dosage du cholestérol ou la pression artérielle)
- Objectif de l’allopurinol : abaisser l’uricémie en dessous de 360 μmol/l (60 mg/l)
- Vérification semestrielle puis annuelle de la stabilité de l’uricémie qui doit se maintenir en dessous de 360 μmol/l (60 mg/l), voire même en dessous chez certains malades atteints d’une goutte tophacée
- Surveillance annuelle de la fonction rénale (tolérance des AINS, de l’HTA, etc.)
source : http://www.rhumatologie.asso.fr/05-bibliotheque/publications/pub-74-160-167.asp
octobre 2019
Comment se préparer à l’ECBU et lire ses résultats?
Lien
L’ECBU, ou examen cytobactériologique des urines, recherche la présence de germes dans les urines. Son interprétation est facile puisque l’urine est normalement stérile mais il est important de respecter certaines conditions de prélèvement pour éviter des résultats peu fiables.
https://www.ameli.fr/assure/sante/examen/analyse/preparer-ecbu-lire-resultats
mai 2019
https://www.ameli.fr/assure/sante/examen/analyse/preparer-ecbu-lire-resultats
mai 2019
L’hémochromatose

L’hémochromatose
Cette fiche est destinée à vous informer sur l’hémochromatose. Elle ne se substitue pas à une consultation médicale. Elle a pour but de favoriser le dialogue avec votre médecin. N’hésitez pas à lui faire préciser les points qui ne vous paraîtraient pas suffisamment clairs et à demander des informations supplémentaires sur votre cas particulier. En effet, certaines informations contenues dans cette fiche peuvent ne pas être adaptées à votre cas : il faut se rappeler que chaque patient est particulier. Seul le médecin peut donner une information individualisée et adaptée.
septembre 2018
Recommandation de bonne pratique- Borréliose de Lyme et autres maladies vectorielles à tiques
Lien
 Recommandation de bonne pratique- Borréliose de Lyme et autres maladies vectorielles à tiques
Recommandation de bonne pratique- Borréliose de Lyme et autres maladies vectorielles à tiques
- Mesures de prévention des piqûres de tique à recommander lors d’une promenade
- Mesures à recommander au retour d’une promenade
- Mesures à recommander après piqûre d’une tique
juin 2018
